Frau T. berichtete, dass sie vor über neun Monaten Taubheits- und Schwächegefühle in beiden Beinen verspürte. Nach einem Krankenhausaufenthalt in der Provinz diagnostizierte der Arzt eine Veneninsuffizienz. Sie befolgte die Anweisungen und machte Physiotherapie, doch ihre Geh- und Bewegungsfähigkeit ließ allmählich nach.
Am 21. November sagte der verdienstvolle Doktor – Meister – Facharzt 2 Chu Tan Si, Leiter der Abteilung für Neurochirurgie am Tam Anh General Hospital in Ho-Chi-Minh-Stadt, dass Frau T. von ihrer Familie im Rollstuhl in die Klinik gebracht wurde, mit sehr schwachen Beinen und ohne Stehen und Gehen. Die Muskelkraft beider Beine war um mehr als 70 % reduziert, die Muskeln waren schlaff, die Sehnenreflexe verstärkt und es gab Anzeichen von Hypermobilität und Babinski-Zeichen (Anzeichen, die auf eine Schädigung des zentralen Nervensystems hinweisen).
Die MRT-Ergebnisse zeigten einen Tumor mit einem Durchmesser von etwa 3 cm im Bereich des Brustrückenmarks D10 – D11 – D12, der das gesamte Rückenmark komprimierte und von der rechten Seite nach links drückte und nach vorne verlagerte.
Risiko einer vollständigen Lähmung, wenn nicht umgehend behandelt wird
Dr. Tan Si sagte, wenn dies so weitergehe, bestehe bei Frau T. die Gefahr einer vollständigen Lähmung. Der Tumor werde dann größer und übe einen stärkeren Druck auf das Rückenmark und das zentrale Nervensystem aus, was zu einem starken Muskelschwund der Patientin führe. Dies führe zu Schließmuskelstörungen und der Unfähigkeit, Darm und Blase zu kontrollieren.
Der Tumor befindet sich an einer gefährlichen Stelle. Außerhalb der Tumorkapsel verlaufen zahlreiche Nervenwurzeln im Brustbereich. Bei einer unsachgemäßen Operation werden diese Nervenwurzeln beschädigt. Dem Patienten wurde eine robotergestützte Operation mit künstlicher Intelligenz (KI) empfohlen.
Der Vorteil dieser Methode besteht darin, dass der Arzt die Operation proaktiv planen und mögliche Situationen vorhersehen kann, was zum Erfolg und zur Sicherheit des Patienten beiträgt.
Der Roboter kann MRT, DTI, CT, DSA usw. kombinieren, sodass Ärzte das gesamte thorakale Rückenmark, Nervenfaserbündel und Tumore auf einem Bild deutlich erkennen und den geeigneten Operationsweg wählen können. Darüber hinaus bietet der Roboter eine Operationssimulationsfunktion auf spezieller Software, die Ärzten hilft, einen sicheren Zugang zum Tumor zu wählen, ohne Nerven und Rückenmark zu schädigen und so die Risiken für den Patienten zu minimieren.
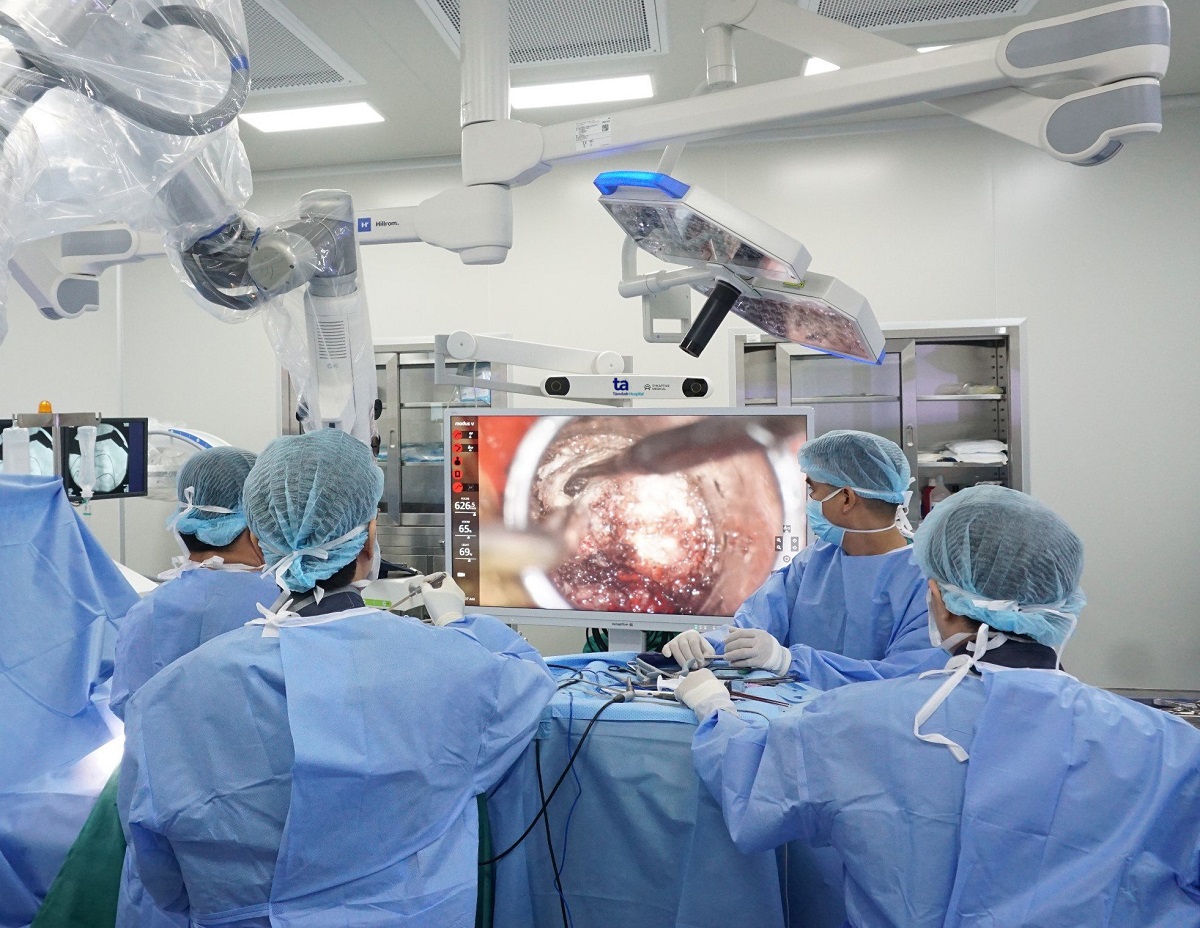
Ärzte während einer Operation an einem Patienten mit Unterstützung von KI-Robotern
Robotergestützte Rückenmarkstumor-Operation soll Frau retten
Die eigentliche Operation basiert auf dem Operationsverlauf, der in der Simulationsoperation festgelegt wurde. Der Arzt öffnet die Dura Mater des Wirbelkanals und nähert sich dem Tumor. Anschließend öffnet er die Tumorkapsel und verwendet ein Ultraschall-Saugsystem, um den Tumor von innen heraus zu öffnen und zu entleeren. Dadurch wird das Tumorvolumen reduziert, was günstige Bedingungen für die Dissektion der Tumorkapsel schafft und das Risiko von Schäden am Rückenmark, den Nervenfaserbündeln und den umgebenden gesunden Strukturen minimiert.
Nachdem das Team die Tumorbasis entfernt hatte, schnitt es den Tumorstiel durch und begann zu bluten. Da dies vorhersehbar war, setzten die Ärzte umgehend Blutstillungstechniken ein. Anschließend entfernten sie den gesamten Tumor des Patienten.
Die Operation dauerte etwa 90 Minuten. Der gesamte 3 cm große Hirnhauttumor und die etwa 1 cm großen Verwachsungen des Tumors mit der Hirnhaut wurden entfernt. Die Operation war minimalinvasiv, der Patient verlor keinen Wirbelknochen und musste weder Schrauben noch Platten einsetzen.
Zwei Tage nach der Operation erholte sich Frau T.s Gesundheitszustand. Die starken Beschwerden, das Taubheitsgefühl in beiden Beinen und die Muskelkraft verbesserten sich deutlich. Frau T. kann wieder leichter gehen und Treppen steigen. Es wird erwartet, dass Frau T. in den nächsten drei Tagen entlassen werden kann. Wenn sie noch eine Weile aktiv Physiotherapie betreibt, werden sich ihre Beine wahrscheinlich vollständig erholen.
Dr. Tan Si sagte, dass der entfernte Hirnhauttumor gutartig sei und keine genetischen Faktoren aufweise. Frau T. muss jedoch nach drei Monaten erneut untersucht werden, um die Genesung des Rückenmarks und der Nervenbündel zu beurteilen.
„Personen mit Symptomen wie schweren Beinen, Taubheitsgefühl in den Beinen, Schwierigkeiten beim Gehen, Gefühlsstörungen usw. sollten umgehend von einem Neurologen untersucht werden. Die Patienten müssen gescannt und die notwendigen Tests durchgeführt werden, um die Krankheit richtig zu identifizieren, körperliche Schäden auszuschließen und dann funktionelle Schäden zu behandeln. Vermeiden Sie Fehldiagnosen, die langfristige Schäden verursachen und den Patienten gefährden“, rät Dr. Tan Si.
Schnellansicht am 21. November um 12 Uhr: Panorama-News
[Anzeige_2]
Quellenlink



![[Foto] Premierminister Pham Minh Chinh inspiziert und leitet die Arbeiten zur Überwindung der Folgen der Überschwemmungen nach dem Sturm in Thai Nguyen](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/08/1759930075451_dsc-9441-jpg.webp)


![[Foto] Premierminister Pham Minh Chinh nimmt am Weltkongress der International Federation of Freight Forwarders and Transport Associations - FIATA teil](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/08/1759936077106_dsc-0434-jpg.webp)




























































































Kommentar (0)