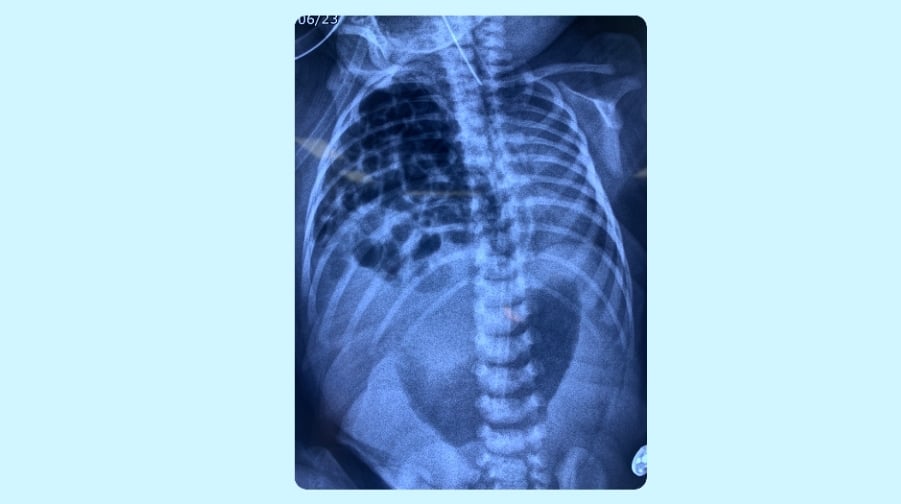
លោកវេជ្ជបណ្ឌិត Tran Lam Khoa វេជ្ជបណ្ឌិតឯកទេសផ្នែកមានផ្ទៃពោះដែលមានហានិភ័យខ្ពស់នៅមជ្ឈមណ្ឌលសម្ភព និងរោគស្ត្រីនៃមន្ទីរពេទ្យ Tam Anh General Hospital បាននិយាយថា Thanh An (អាយុ 7 ថ្ងៃនៅទីក្រុងហូជីមិញ) ត្រូវបានធ្វើរោគវិនិច្ឆ័យថាមានក្លនលូននៅសប្តាហ៍ទី 21 នៃការមានផ្ទៃពោះ។ នៅពេលនោះ ផ្នែកនៃថ្លើម ថង់ទឹកប្រមាត់ ពោះវៀនតូច និងពោះវៀនធំរបស់ទារកបានលេចចេញចូលទៅក្នុងប្រហោងទ្រូងខាងស្តាំ ដែលបណ្តាលឱ្យមានការថយចុះនៃសួតធ្ងន់ធ្ងរ។
បន្ទាប់ពីបានស្តាប់វេជ្ជបណ្ឌិតពន្យល់យ៉ាងល្អិតល្អន់អំពីហានិភ័យនៃជំងឺនេះ ម្តាយរបស់ទារកបាន amniocentesis ដើម្បីរកមើលភាពមិនធម្មតានៃហ្សែនដែលអាចកើតមាន ហើយក្នុងពេលជាមួយគ្នានោះក៏មានការពិនិត្យអេកូគភ៌ឯកទេស និង MRI ដើម្បីរួមចំណែកដល់ការព្យាករណ៍កាន់តែប្រសើរសម្រាប់ទារក។
នៅសប្តាហ៍ទី 38 នៃការមានផ្ទៃពោះទារកមានការបញ្ចេញទឹករំអិលក្នុងបេះដូងនិង polyhydramnios ។ លោកវេជ្ជបណ្ឌិត ឡាំ ឃា និងក្រុមគ្រួសារបានយល់ព្រមសម្រាលកូនដោយការវះកាត់វះកាត់។ ទារកមានទម្ងន់ 3.2 គីឡូក្រាមនៅពេលកើត។
ភ្លាមៗបន្ទាប់ពីកំណើតទារក An បានធ្លាក់ចូលទៅក្នុងការបរាជ័យផ្លូវដង្ហើមដោយសារជំងឺលើសឈាមសួត (សម្ពាធកើនឡើងនៅក្នុងឈាមរត់សួត) ត្រូវបានចាក់បញ្ចូលក្នុងបំពង់ខ្យល់ហើយពឹងផ្អែកលើម៉ាស៊ីនខ្យល់ 24/7 ។ នៅពេលនេះ ប្រសិនបើការវះកាត់ត្រូវបានអនុវត្តភ្លាមៗ អត្រាមរណភាពនឹងខ្ពស់ខ្លាំងណាស់ ដោយសារតែស្ថានភាពផ្លូវដង្ហើមមិនស្ថិតស្ថេរ។ ផ្ទុយទៅវិញ ប្រសិនបើទុកយូរពេក ឱកាសនៃការរស់រានមានជីវិតនឹងថយចុះ ដោយសារតែជំងឺលើសឈាមសួតយូរ និងការឆ្លងមេរោគឱកាសនិយមជាបន្តបន្ទាប់។
លោកវេជ្ជបណ្ឌិត Do Huu Thieu Chuong អនុប្រធានមន្ទីរពេទ្យ Tamh Anonatal General Center បានសង្កត់ធ្ងន់ថា "ដំណោះស្រាយតែមួយគត់ក្នុងការសង្គ្រោះជីវិតទារកគឺការថែទាំយ៉ាងយកចិត្តទុកដាក់នៅក្នុង NICU ជាមួយនឹងម៉ាស៊ីនខ្យល់ ម៉ាស៊ីន vasopressors ឧបករណ៍ពង្រីកសរសៃឈាមសួត អាហាររូបត្ថម្ភតាមសរសៃឈាម។
រូបភាពអ៊ុលត្រាសោនបង្ហាញពីពោះវៀនទាំងមូលរបស់ក្មេងស្រី និងផ្នែកនៃថ្លើមរបស់នាងដែលរត់ចេញតាមរយៈ diaphragm របស់នាង។ រូបថត៖ Ha Vu
នៅពេលដែលទារក An មានអាយុ 4 ថ្ងៃ ការវះកាត់ diaphragmatic hernia ត្រូវបានអនុវត្ត។ លោកវេជ្ជបណ្ឌិត Nguyen Do Trong គ្រូពេទ្យវះកាត់សរសៃឈាមបេះដូង - អ្នកឯកទេសវះកាត់កុមារនៅមន្ទីរពេទ្យ Tam Anh General Hospital និងក្រុមរបស់គាត់បានផ្លាស់ប្តូរសរីរាង្គដែលដាក់មិនត្រឹមត្រូវត្រឡប់ទៅទីតាំងត្រឹមត្រូវរបស់ពួកគេវិញ ហើយបន្ទាប់មកបានដេរដ្យាក្រាម។ បន្ទាប់ពី 1 ម៉ោងការវះកាត់ត្រូវបានបញ្ចប់។
បីថ្ងៃក្រោយមក ទារក An ត្រូវបានផ្តាច់ចេញពីម៉ាស៊ីនខ្យល់ រៀនបៅដោះ និងអាចបន្ទោរបង់បាន ហើយសម្ពាធសរសៃឈាមសួតរបស់គាត់ត្រូវបានគ្រប់គ្រងបានល្អ។ លោកវេជ្ជបណ្ឌិត Nguyen Do Trong បានចែករំលែកថា "ការជាសះស្បើយដ៏អស្ចារ្យរបស់ទារក An ត្រឹមតែពីរបីថ្ងៃបន្ទាប់ពីការវះកាត់បានបញ្ជាក់ពីសារៈសំខាន់នៃ "ជើងកាមេរ៉ា" នៃផ្នែកសម្ភព និងរោគស្ត្រី - Neonatology - Pediatrics ក្នុងការជួយសង្គ្រោះជីវិតរបស់ទារកដែលមានភាពមិនប្រក្រតីពីកំណើត។
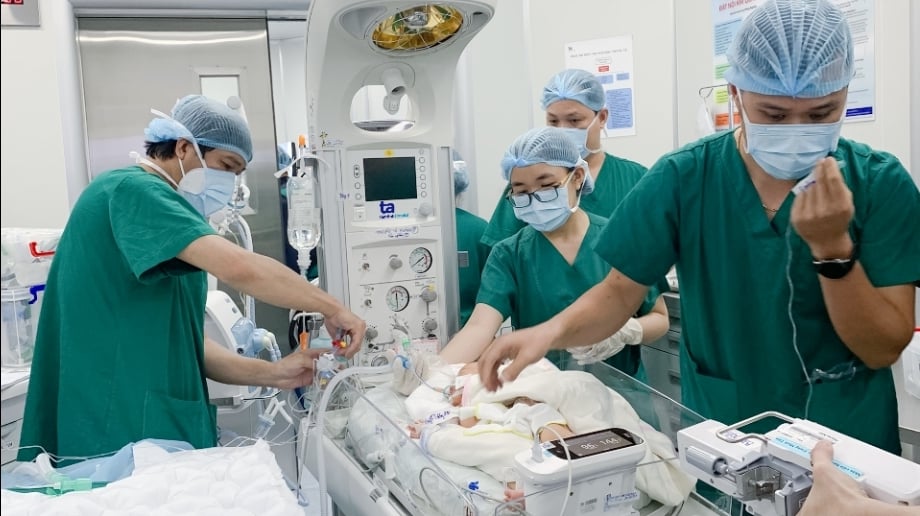
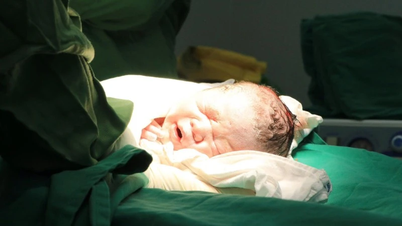
ទារក អា បានទទួលការថែទាំយ៉ាងយកចិត្តទុកដាក់ភ្លាមៗបន្ទាប់ពីកំណើត។ រូបថត៖ Ha Vu
diaphragm គឺជារបាំងសាច់ដុំរាងដូច dome ដែលមានទីតាំងនៅចន្លោះប្រហោងទ្រូង និងពោះ។ បំបែកបេះដូង សួត ពីសរីរាង្គក្នុងពោះ (ក្រពះ ពោះវៀន លំពែង ថ្លើម)។ អត្រានៃជំងឺក្លនលូនពីកំណើតចំពោះកុមារគឺប្រហែល 3/10,000 ករណី។ ក្នុងចំណោមនោះ ក្លនលូន diaphragmatic ខាងស្តាំគឺប្រហែល 20% នៃករណី។ ធ្វើឱ្យថ្លើម និងពោះវៀនផ្លាស់ទីឡើងលើទ្រូងតាមរយៈរន្ធ (គម្លាត) នៅក្នុងដ្យាក្រាម និងបង្ហាប់សួតខាងស្តាំ។
ករណីជាច្រើននៃកុមារដែលមិនត្រូវបានគេពិនិត្យមុនពេលសំរាលកូន ឬធ្វើរោគវិនិច្ឆ័យយឺតធ្វើឱ្យការព្យាបាលពិបាក សូម្បីតែបន្សល់ទុកនូវផលវិបាកដែលប៉ះពាល់ដល់សុខភាព។
លោកវេជ្ជបណ្ឌិត Do Huu Thieu Chuong បាននិយាយថា កត្តាសំខាន់បំផុតដែលជួយសង្រ្គោះអាយុជីវិតរបស់ទារក An គឺទារកត្រូវបានគេរកឃើញថាមានក្លនលូនក្នុងផ្ទៃ ខណៈកំពុងស្ថិតក្នុងផ្ទៃ ដោយជួយឱ្យគ្រូពេទ្យរៀបចំផែនការតាមដានស្ត្រីមានផ្ទៃពោះ និងមើលថែទាំទារកភ្លាមៗក្រោយពេលកើត។
ពេលវេលា "មាស" ដើម្បីធ្វើការវះកាត់ក្លនលូន diaphragmatic គឺ 3-5 ថ្ងៃបន្ទាប់ពីកំណើតបានផ្តល់ឱ្យថាសម្ពាធឈាមសួតត្រូវបានគ្រប់គ្រងបានល្អ។ ករណីធ្ងន់ធ្ងរនៃការបរាជ័យផ្លូវដង្ហើមដោយសារជំងឺស្ទះសួត និងជំងឺលើសឈាមក្នុងសួតអាចតម្រូវឱ្យមានការប្រើប្រាស់ ECMO (ជំនួយបេះដូង-សួតសិប្បនិម្មិត) ដើម្បីរក្សាលំនឹង hemodynamics ។
ការរកឃើញទារកដែលមានក្លនលូនពីកំណើត ជួយឱ្យគ្រូពេទ្យមានគម្រោងតាមដានស្ត្រីមានផ្ទៃពោះ និងថែទាំទារកក្រោយសម្រាលបានទាន់ពេលវេលា។ បច្ចុប្បន្ននេះមិនមានវិធីទប់ស្កាត់ជំងឺនេះទេ ព្រោះមិនទាន់ដឹងមូលហេតុនៅឡើយ ។ ដូច្នេះហើយ ស្ត្រីមានផ្ទៃពោះត្រូវតាមដានកាលវិភាគពិនិត្យទារកក្នុងផ្ទៃ និងធ្វើរោគវិនិច្ឆ័យជំងឺ ដើម្បីទទួលបានការព្យាបាលសមស្រប។
ប្រភព


![[រូបថត] ទេសភាពនៃស្ពានស្នាក់នៅដោយខ្សែកាប ដែលជាឧបសគ្គចុងក្រោយនៃផ្លូវល្បឿនលឿន Ben Luc-Long Thanh](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/9/30/391fdf21025541d6b2f092e49a17243f)

![[រូបថត] អគ្គលេខាធិកា To Lam លេខាគណៈកម្មាធិការយោធាមជ្ឈិមចូលរួមមហាសន្និបាតបក្សលើកទី ១២ នៃកងទ័ព](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/9/30/9b63aaa37ddb472ead84e3870a8ae825)
![[រូបថត] ការបើកមហាសន្និបាតបក្សយោធាលើកទី ១២ សម្រាប់អាណត្តិ ២០២៥-២០៣០](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/9/30/2cd383b3130d41a1a4b5ace0d5eb989d)
![[រូបថត] មហាសន្និបាតលើកទី ១ របស់គណៈកម្មាធិការបក្សខេត្ត Phu Tho អាណត្តិ ២០២៥-២០៣០](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/9/30/1507da06216649bba8a1ce6251816820)
![[រូបថត] ប្រធានរដ្ឋ Luong Cuong ទទួលជួបប្រធានរដ្ឋសភាគុយបា Esteban Lazo Hernandez](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/9/30/4d38932911c24f6ea1936252bd5427fa)






























































































Kommentar (0)