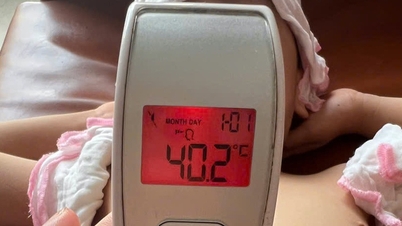
患者の父親であるK氏によると、赤ちゃんは生まれたときから喘鳴があったという。医師の診察は受けたものの、病状を記録していなかった。今回、赤ちゃんの容態は悪化し、急性呼吸不全で重篤な状態で救急外来に搬送され、生命の危険にさらされた。赤ちゃんは高出力の人工呼吸器を装着したが、症状は改善しなかった。
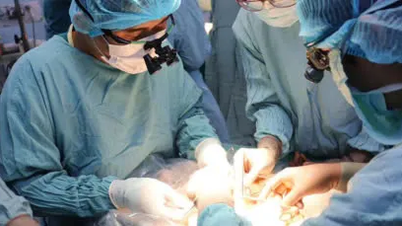
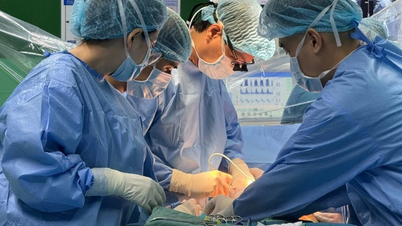
胸部CT検査の結果、医師は先天性気管狭窄症と診断しました。Qちゃんの気管の直径は約1.5~2mmで、通常の小児の直径は約4mmです。さらに、気管の後ろにある左肺動脈ループが右気管支を圧迫し、症状を悪化させていました。医師たちは相談の上、Qちゃんに緊急手術を行いました。
8月29日、外科チーム代表のグエン・トラン・ヴィエット・タン師は、今回の症例は非常に難しいと語りました。患者は生後わずか7ヶ月で低体重であり、手術前の呼吸器内視鏡検査では検査できない重篤な状態で入院したため、狭窄の程度を予測することができませんでした。
医師たちの努力により、患者は一命を取り留めました。手術から3日後、患者の容態は順調に回復し、人工呼吸器を外すことができました。呼吸器内視鏡検査の結果、気管の狭窄は解消され、赤ちゃんQは家族の喜びの中、退院しました。

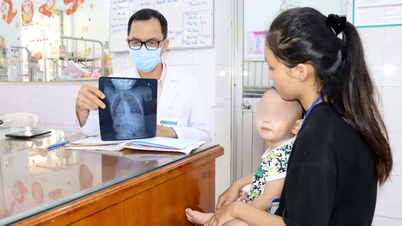
医師が手術後の患者を診察する
タン医師によると、これは稀な病気で、 世界の医学文献によると発症率は6万5000人に1人とのことです。小児科の最終段階である第二小児病院では、毎年約5~6例のこの疾患を持つ小児患者を受け入れ、治療に成功しています。
先天性気管狭窄症が疑われる場合、医師は胸部造影CTスキャンを実施して診断を確認します。さらに、呼吸器内視鏡検査に加え、CTスキャンと心エコー検査による診断を行い、合併する心臓の欠陥の有無を確認します。
先天性気管狭窄症と診断されたお子様の場合、狭窄の重症度と臨床症状に応じて、医師は手術を処方します。しかし、手術は容易ではなく、合併症のリスクも高いため、広く処方されるわけではありません。
「気管狭窄が50%以上で、気管径は正常で、チアノーゼを伴う呼吸不全を呈する小児のほとんどの症例では、気道再建手術が必要です。介入がなければ、小児は容易に気道閉塞状態に陥り、生命を危険にさらす可能性があります」とタン医師は指摘した。
[広告2]
ソースリンク




![[写真] ファム・ミン・チン首相が地方との政府オンライン会議を主宰](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/5/264793cfb4404c63a701d235ff43e1bd)















































































コメント (0)