អ្នកជំនាញនៃមន្ទីរពេទ្យមិត្តភាពវៀតឌឹក បាននិយាយថា មហារីកតម្រងនោម គឺជាដំបៅដ៏សាហាវនៃក្រលៀន ដែលមានចំនួនប្រហែល 3% នៃជំងឺមហារីកចំពោះមនុស្សពេញវ័យ។
ជំងឺនេះច្រើនកើតលើបុរសជាងស្ត្រីដែលមានអត្រាខ្ពស់ជាងពីរដង។ ក្នុងចំណោមមហារីកតម្រងនោម មហារីកកោសិកាតំរងនោមមាន 90%។
អត្រាកើតមហារីកតម្រងនោមប្រែប្រួលតាមតំបន់ ដោយអត្រាកើតនៅអាមេរិកមានប្រហែល ១០,៩% ជប៉ុន ៥,៤% និងវៀតណាមប្រហែល ១,២%។
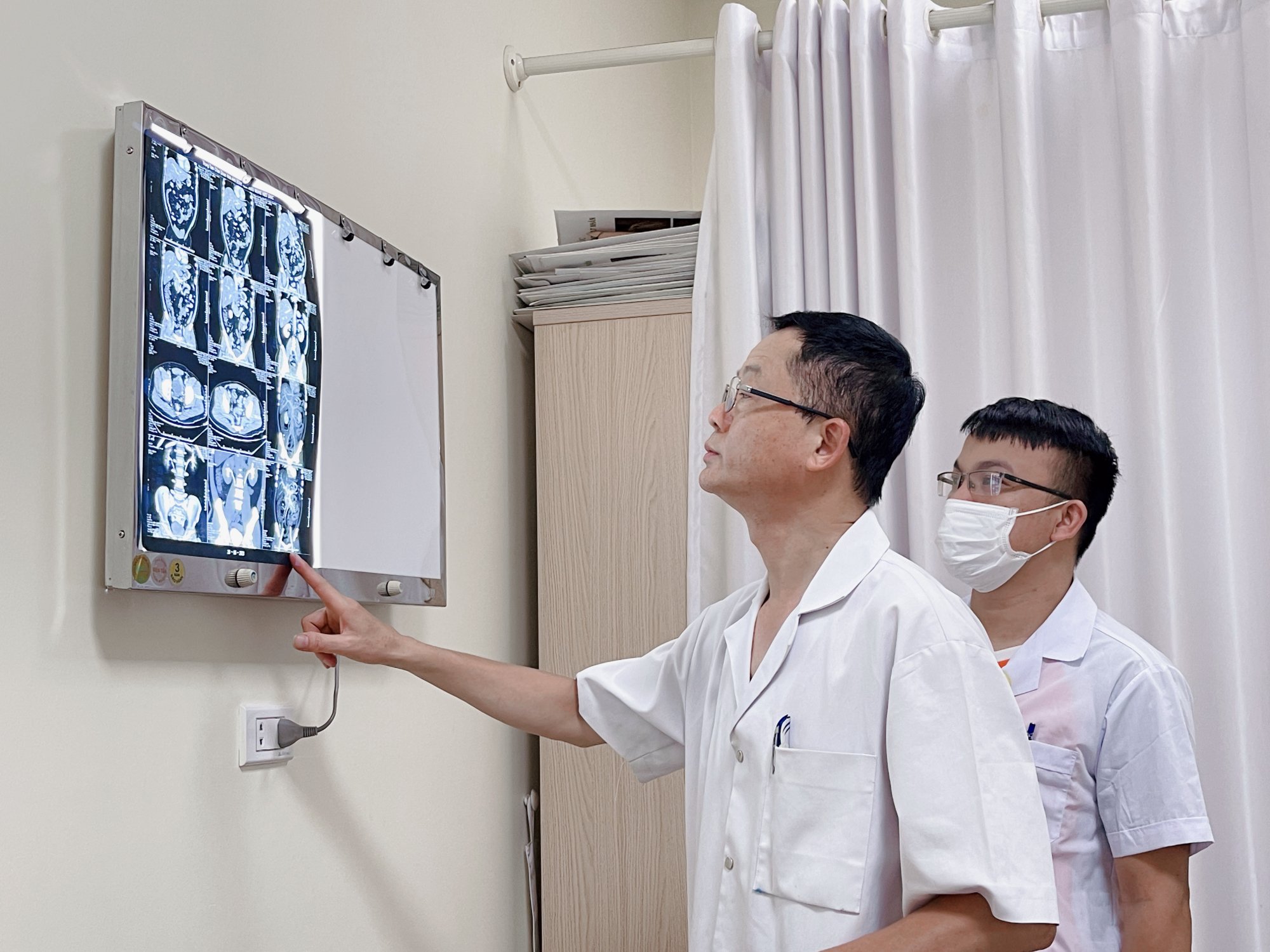
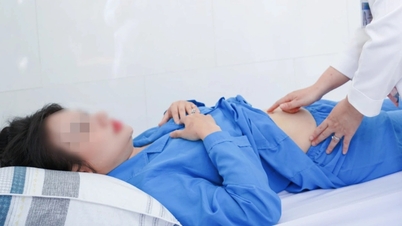
យោងតាមអ្នកជំនាញ ជំងឺមហារីកតម្រងនោមអាចប៉ះពាល់ដល់រាងកាយទាំងមូលជាមួយនឹងរោគសញ្ញា paraneoplastic, ស្រកទម្ងន់, hematuria និងដុំសាច់ក្រលៀនដែលប្រេះបែកបណ្តាលឱ្យហូរឈាម (ប្រភពរូបភាព៖ មន្ទីរពេទ្យមិត្តភាពវៀតឌឹក)។
មូលហេតុនៃជំងឺមហារីកតម្រងនោមគឺមិនច្បាស់ទេ។ កត្តាហានិភ័យមួយចំនួនដែលត្រូវបានចង្អុលបង្ហាញរួមមានៈ ការជក់បារី ការប៉ះពាល់នឹងសារធាតុអាបស្តូស និងសារធាតុគីមីពុល ជំងឺតម្រងនោម polycystic ជាដើម។
យោងតាមអ្នកជំនាញ មហារីកកោសិកាតំរងនោម មានរូបភាពព្យាបាលដ៏សម្បូរបែប និងចម្រុះ។
ជំងឺនេះអាចវិវឌ្ឍន៍ភ្លាមៗ ហើយនៅពេលដែលរោគសញ្ញាធម្មតាលេចឡើង វាច្រើនតែស្ថិតក្នុងដំណាក់កាលចុងក្រោយ។
រោគសញ្ញាមុខងារទូទៅនៃជំងឺមហារីកតម្រងនោមរួមមាន hematuria ។ នេះគឺជារោគសញ្ញាទូទៅក្នុង 80% នៃករណី។ hematuria សរុបអាចដោះស្រាយដោយឯកឯង ហើយបន្ទាប់មកកើតឡើងវិញ ដោយគ្មានគ្រុនក្តៅ។
ការឈឺចាប់នៅចង្កេះ នៅពេលដែលអ្នកជំងឺមានអារម្មណ៍ឈឺចុកចាប់នៅតំបន់ចង្កេះ ដោយសារដុំសាច់លាតសន្ធឹងលើក្រលៀន។ ដុំសាច់នៅចង្កេះត្រូវបានគេរកឃើញជាញឹកញាប់ថាមានសញ្ញានៃការប៉ះតំបន់ចង្កេះនៅពេលដែលដុំសាច់ក្នុងតម្រងនោមធំ។
លើសពីនេះ អ្នកជំងឺអាចមានរោគសញ្ញានៃរោគសញ្ញា paraneoplastic ដូចជា គ្រុនក្តៅយូរ ស្រកទម្ងន់ polycythemia លើសឈាម hypercalcemia ជាដើម។
នៅពេលដែលអ្នកជំងឺមកគ្លីនីកដោយមានរោគសញ្ញាគួរឱ្យសង្ស័យ វេជ្ជបណ្ឌិតនឹងធ្វើការពិនិត្យជាលក្ខណៈប្រព័ន្ធ រួមជាមួយនឹងរូបភាពរោគវិនិច្ឆ័យសម្រាប់ការធ្វើរោគវិនិច្ឆ័យដំបូង។
ការកេងប្រវ័ញ្ចប្រវត្តិផ្ទាល់ខ្លួន និងគ្រួសារ កត្តាហានិភ័យ ត្រូវការការពិនិត្យគ្លីនិកនៃប្រព័ន្ធទឹកនោម ការថតរូបភាពរោគវិនិច្ឆ័យ។ បច្ចុប្បន្ននៅក្នុងការអនុវត្តគ្លីនិក អ៊ុលត្រាសោន និង tomography គណនានៃប្រព័ន្ធទឹកនោម គឺជាវិធីសាស្ត្រពីរដែលប្រើច្រើនបំផុត។
អ៊ុលត្រាសោនគឺជាវិធីសាស្ត្រងាយស្រួលប្រើ មានសុវត្ថិភាព និងមានសមត្ថភាពរកឃើញដុំសាច់ក្នុងតម្រងនោមបានយ៉ាងល្អ ទោះបីជាមានដុំសាច់តូចៗដែលមិនទាន់បង្ហាញរោគសញ្ញាគ្លីនិកក៏ដោយ។ អ៊ុលត្រាសោនអាចបង្ហាញពីដំបៅមេតាស្ទិក និងស្ថានភាពនៃកូនកណ្តុរ។ អ៊ុលត្រាសោនសរសៃឈាមក៏អនុញ្ញាតឱ្យវាយតម្លៃលើសរសៃឈាមវ៉ែននៃតំរងនោម និងការស្ទះសរសៃឈាមវ៉ែនកាវ៉ាផងដែរ។
ការធ្វើកោសល្យវិច័យដែលបានគណនាគឺជាវិធីសាស្ត្រដែលផ្តល់ព័ត៌មានជាច្រើនអំពីលក្ខណៈនៃដុំសាច់ ទំហំ កម្រិតនៃការលុកលុយ ការរីករាលដាលនៃសរីរាង្គផ្សេងទៀត ការស្ទះសរសៃឈាមវ៉ែននៃតំរងនោម សរសៃឈាមវ៉ែនកាវ៉ា ដែលមានន័យក្នុងការធ្វើរោគវិនិច្ឆ័យច្បាស់លាស់ និងដំណាក់កាល។
យោងតាមអ្នកជំនាញ ជំងឺមហារីកតម្រងនោមអាចប៉ះពាល់ដល់រាងកាយទាំងមូលជាមួយនឹងរោគសញ្ញា paraneoplastic, ស្រកទម្ងន់, hematuria និងដុំសាច់ក្រលៀនប្រេះដែលបណ្តាលឱ្យមានការហូរឈាមស្រួចស្រាវ។
ការព្យាករណ៍របស់អ្នកជំងឺភាគច្រើនអាស្រ័យទៅលើដំណាក់កាលនៃជំងឺនេះនៅពេលដែលវាត្រូវបានរកឃើញ។ នៅដំណាក់កាលដំបូងអត្រារស់រានមានជីវិតរយៈពេល 5 ឆ្នាំគឺប្រហែល 60-80% នៅដំណាក់កាលចុងក្រោយអត្រានេះធ្លាក់ចុះដល់ 15-20% ហើយនៅពេលដែលមាន metastasis អត្រានេះគឺទាបជាង។
ក្នុងការព្យាបាល ជម្រើសនៃវិធីសាស្ត្រព្យាបាលជំងឺមហារីកតម្រងនោមគឺអាស្រ័យលើដំណាក់កាលនៃជំងឺ ដែលការវះកាត់មានតួនាទីសំខាន់។
ដំណាក់កាលដំបូងនៅពេលដែលជំងឺមហារីកនៅតែត្រូវបានធ្វើមូលដ្ឋានីយកម្ម: ការវះកាត់សរសៃប្រសាទសរុបត្រូវបានចាត់ទុកថាជាវិធីសាស្ត្រព្យាបាលរ៉ាឌីកាល់ និងមានប្រសិទ្ធភាព។ ការកាត់សរសៃប្រសាទដោយផ្នែកត្រូវបានចង្អុលបង្ហាញក្នុងករណីខ្លះ។ បច្ចុប្បន្ននេះ ការកាត់សរសៃប្រសាទអាចត្រូវបានអនុវត្តតាមរយៈការវះកាត់បើកចំហបែបប្រពៃណី ឬ laparoscopically ឬ retroperitoneally ។ Ipsilateral adrenalectomy ត្រូវបានចង្អុលបង្ហាញនៅពេលដែលមានសញ្ញានៃការលុកលុយ។
មហារីកមេតាស្តាទិចដំណាក់កាលចុងក្រោយ ៖ ច្រើនតែវិវត្តន៍យ៉ាងឆាប់រហ័សជាមួយនឹងអត្រារស់រានមានជីវិតរយៈពេល៥ឆ្នាំតិចជាង១០% ។ ការព្យាបាលវះកាត់នៅពេលនេះមិនមែនជាការព្យាបាលរ៉ាឌីកាល់ទេ ប៉ុន្តែមានតួនាទីកំណត់។
គោលបំណងសំខាន់គឺបញ្ឈប់ការហូរឈាម កាត់បន្ថយការឈឺចាប់សម្រាប់អ្នកជំងឺ និងកំណត់រោគសញ្ញា paraneoplastic មួយចំនួន។ ក្នុងករណីមហារីកតំរងនោមមានទីតាំងមេតាទិចតែមួយ ការវះកាត់មានប្រសិទ្ធភាពខ្លាំងនៅពេលផ្សំជាមួយវិធីព្យាបាលផ្សេងទៀត។
បច្ចុប្បន្ននេះ បន្ថែមពីលើវិធីព្យាបាលសំខាន់នៃការវះកាត់ វិធីសាស្ត្រព្យាបាលរួមបញ្ចូលគ្នាមួយចំនួនក៏ត្រូវបានអនុវត្តសម្រាប់ជំងឺមហារីកតម្រងនោមផងដែរ៖ ការព្យាបាលដោយវិទ្យុសកម្មសម្រាប់ការរាលដាលនៅក្នុងខួរក្បាល ឆ្អឹង និងសួត។ ការព្យាបាលដោយប្រើសារធាតុគីមី vinblastine និង fluoripyrimidine ច្រើនតែមានអត្រាឆ្លើយតបទាប។
ការព្យាបាលដោយភាពស៊ាំបច្ចុប្បន្នគឺជាទិសដៅស្រាវជ្រាវថ្មីមួយដែលដំបូងបង្ហាញពីប្រសិទ្ធភាពនៅពេលប្រើ Interferon α, Interleukin-2 ។
ដើម្បីការពារជំងឺនេះ យោងតាមអ្នកជំនាញ ដោយសារតែមូលហេតុមិនច្បាស់លាស់ ការការពារចម្បងគឺការគ្រប់គ្រងកត្តាហានិភ័យ។ កុំជក់បារី; ជៀសវាងការប៉ះពាល់នឹងសារធាតុគីមី; គ្រប់គ្រងជំងឺប្រព័ន្ធដូចជា ធាត់ ទឹកនោមផ្អែម; ការព្យាបាលត្រឹមត្រូវ និងទាន់ពេលវេលានៃជំងឺប្រព័ន្ធទឹកនោមដូចជា រលាកផ្លូវបង្ហូរនោម ក្រួសក្នុងទឹកនោម ខ្សោយតម្រងនោម។ល។ ពិនិត្យសុខភាពឱ្យបានទៀងទាត់ ដើម្បីរកឱ្យឃើញការខូចខាតទាន់ពេលវេលា។
បន្ទាប់ពីការព្យាបាលអ្នកជំងឺនឹងត្រូវបានត្រួតពិនិត្យដោយការពិនិត្យគ្លីនិកនិងការធ្វើតេស្ត paraclinical ជាធម្មតារៀងរាល់ 3 ខែក្នុងឆ្នាំដំបូង។ ក្នុងអំឡុងពេលនៃការពិនិត្យឡើងវិញអ្នកជំងឺនឹងទទួលបាន: ការពិនិត្យគ្លីនិក; Paraclinical: ការវិភាគទឹកនោមទូទៅ អ៊ុលត្រាសោនទឹកនោម ការធ្វើតេស្តជីវគីមីឈាម។ល។
ប្រភព


![[រូបថត] ព្រឹកថ្ងៃទី ១ តុលា ទីក្រុងហាណូយ៖ ទឹកជំនន់អូសបន្លាយ ប្រជាជននាំគ្នាទៅធ្វើការ](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/10/1/189be28938e3493fa26b2938efa2059e)

























![[រូបថត] ទេសភាពនៃស្ពានស្នាក់នៅដោយខ្សែកាប ដែលជាឧបសគ្គចុងក្រោយនៃផ្លូវល្បឿនលឿន Ben Luc-Long Thanh](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/9/30/391fdf21025541d6b2f092e49a17243f)
























































Kommentar (0)